|
Annales Médecine Physique
1972;15:275-92
Sémiologie clinique des
dérangement intervertébraux mineurs
R
Maigne
|
Lorsque la manipulation
soulage une algie vertébrale consécutive ŕ un effort, ŕ un faux mouvement, ŕ
un trouble statique ou postural, il est évident qu'elle remédie durablement
ou temporairement ŕ un désordre réversible provoqué par l'une de ces causes.
La pratique des
thérapeutiques manuelles nous a permis de nous rendre compte, au fil des
années, que dans des cas de cervicalgies, dorsalgies, lombalgies communes,
aiguës ou chroniques, et tout particuličrement dans celles qui étaient
électivement aidées par la manipulation, un seul étage vertébral est
responsable du syndrome douloureux ; et cela męme si les lésions
radiologiques d'arthrose ou de détérioration discale sont plus étendues. Il
est donc important de pouvoir mettre en évidence cet étage responsable,
d'autant qu'il arrive que ce soit le moins atteint radiologiquement. Or
l'examen clinique classique ne le permet généralement pas. C'est seulement
dans les cas oů existe une algie radiculaire que l'on peut sur la
topographie de la douleur des troubles moteurs ou réflexes éventuels,
déterminer l'étage vertébral atteint. C'est pourquoi dans certains cas
difficiles de lombalgies rebelles par exemple, il faudra avoir recours ŕ des
examens avec substance de contraste ou ŕ la discographie, mais seulement
lorsque l'intervention est envisagée. Or, dans la majorité des cas habituels,
il est possible par un examen attentif de petits signes toujours présents de
déterminer s'il y a une souffrance particuličre d'un segment vertébral.
C'est ce que nous nous proposons de montrer ici.
Cette question est
capitale en matičre de thérapeutique manuelle, car la manipulation n'est
justifiée que s'il existe un dérangement mécanique. C'est ainsi que
certaines céphalées, certaines épicondylalgies sont soulagées par la
manipulation cervicale appropriée ou aggravées par la manipulation inverse.
Mais ce n'est pas sur une simple impression clinique que l'on doit « tenter
» la manipulation, ni sur les seules impressions du patient que l'on doit
juger de ses effets. Il faut mettre en évidence ce dérangement segmentaire
et en préciser les caractčres. Ce problčme est donc capital pour l'emploi et
la justification des manipulations, mais il n'est pas moins important pour
la compréhension des algies vertébrales communes.
I) Que peut ętre ce dérangement
intervertébral mineur ?
Ce dérangement ne peut
siéger que dans les éléments mobiles du rachis, c'est ŕ dire en derničre
analyse en ce que Junghanns a appelé le « Segment mobile » et qui comprend
ce qui joint deux vertčbres adjacentes, c'est ŕ dire le disque, les
articulations interapophysaires, les ligaments et les muscles.
Fig. 1 et 2 :
Le Segment mobile de Junghanns
En fait, une telle lésion
mécanique ne peut siéger que dans le disque, ou les articulations
interapophysaires. Mais il faut concevoir aussi l'existence d'un «
dérangement fonctionnel », dans ce systčme vertébral placé sous le signe du
fonctionnement automatique.
Nous allons voir d'abord
quelles sont les lésions mécaniques (et réversibles) possibles des
articulations intervertébrales et des disques.
1) Lésions possibles des
articulations interapophysaires
Nous ne voulons pas
revenir sur les importants rapports que l'on trouvera dans ce męme volume
sur ce sujet. Mais rappelons que pour la plupart des auteurs, il ne peut y
avoir de blocage mécanique intra-articulaire par lésion du petit ménisque
intra-articulaire beaucoup trop mince pour cela. Peut-ętre dans certains cas
peut-il y avoir pincement et souffrance d'une frange synoviale (Junghanns)
comme cela peut se voir dans certaines entorses tibiotarsiennes, oů Florent
nous a dit avoir ŕ l'intervention trouvé des franges synoviales infarcies et
trčs oedématiées Cela pourrait rendre compte de certaines douleurs aiguës
mais pas des douleurs chroniques qui sont les plus fréquentes.
2) Lésions discales possibles
Il peut s'agir :
-
soit de blocages intra-discaux oů l’anulus
n'est pas complčtement déchiré,
-
soit de hernie discale oů l’anulus est
complčtement déchiré et oů le nucléus fait saillie hors du disque,
-
soit enfin d'insuffisance discale.
a) Hernie discale
La hernie discale donne
dans la majorité des cas un syndrome radiculaire. Le tableau clinique (sciatique,
NCB, etc.) est bien classique : il comporte des troubles sensitifs,
éventuellement des troubles moteurs plus ou moins importants et des troubles
réflexes. Mais il s'ajoute ŕ ces signes d'hypo ou hyperesthésie, d'hypotonie
ou de diminution de la force musculaire, des symptômes plus discrets qui ne
sont pas décrits dans les traités classiques mais qui revętent un
particulier intéręt dans l'étude et le traitement des algies vertébrales
communes.
Nous avons, il y a
quelques années, attiré l'attention sur ce syndrome neurotrophique
d'accompagnement des douleurs radiculaires, que nous appellerons « syndrome
tendino-cellulomyalgique ». Il comporte :
-
des plaques de cellulalgie vivement
sensibles au palpé-roulé dans certaines parties du dermatome de la
racine concernée ;
-
des faisceaux musculaires indurés et trčs
sensibles (comme des contractures localisées) dans le corps de certains
muscles tributaires de la racine atteinte ;
-
des douleurs téno-périostées qui ne sont
souvent révélées que par la palpation et qui se trouvent dans le
territoire innervé par la racine concernée (épicondylalgie pour C6,
douleur du grand trochanter pour L5, etc.)
Ces zones de sensibilité
(cutanées, musculaires ou ténopériostées) ne sont retrouvées que par
l'examen systématique. Elles peuvent ętre responsable de la persistance de
la douleur radiculaire initiale ou si celle ci a manqué, de douleurs,
sources d'erreur de diagnostic. Nous y reviendrons.
b) Blocages intra-discaux
C'est le blocage d'un
fragment de noyau dans une fissure incomplčte de l’anulus. On connaît
surtout les blocages postérieurs qui, ŕ la région lombaire sont
classiquement tenus pour responsables du lumbago aigu ou de certaines
lombalgies chroniques (de Séze).
Il faut noter que
l'existence d'une hernie discale ou d'un blocage intra-discal, qu'il soit
postérieur ou latéral ou antérieur, retentit sur le fonctionnement de
l'ensemble du segment mobile. Par mauvaise répartition des contraintes,
certains éléments vont donc subir des tractions ou des pressions qu'ils ne
peuvent supporter (ligament, articulation, muscle) et de ce fait vont
souffrir. La symptomatologie de cette souffrance va s'ajouter ŕ celle propre
au disque, si celui ci provoque par sa pression des troubles, ou ętre isolée
si le disque ne comprime directement aucun élément sensible (fig. 3).
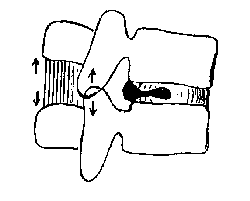
Fig. 3 : Blocage discal postérieur ; ses conséquences sur les
articulations interapophysaires et le ligament interépineux.
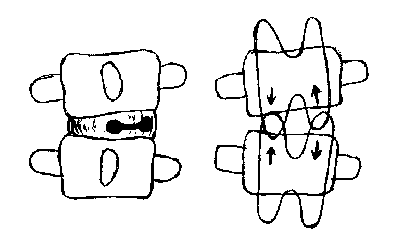
Fig. 4 : Un blocage discal postérolatéral entraîne un
dysfonctionnement des articulations postérieures.
Cette souffrance peut se
traduire par des douleurs locales ou irradiées, selon une topographie
pseudoradiculaire, comme l'ont montré les expériences de Kellgren. Rappelons
que celles-ci consistent, aprčs anesthésie de la peau, ŕ injecter dans le
ligament interépineux ou dans un muscle paravertébral, une solution saline
hypertonique ŕ 5 %.
Mais c'est surtout sur
une des deux articulations interapophysaires que le « stress » mécanique se
fait le plus sentir. Il n'est pas de « Dérangement intervertébral mineur »
sans souffrance articulaire d'un côté. Cela est facile ŕ constater au niveau
du rachis cervical oů ces articulations sont trčs facilement palpables.
L'intimité de leur
rapport avec la branche postérieure du nerf rachidien (Lazorthes) fait que
la souffrance de ces articulations interapophysaires (oedčme, réactions
périarticulaires, etc.) retentit toujours sur le nerf.
En fin de compte, pour
provoquer des douleurs, il n'est pas nécessaire que la hernie discale ou le
blocage intradiscal soient directement symptomatiques. Ils peuvent ętre
symptomatiques par eux-męmes, mais le devenir par l'intermédiaire du
ligament interépineux ou de l'articulation interapophysaire que leur
présence fait souffrir.
Il nous paraît
vraisemblable qu'un grand nombre de dérangements intervertébraux mineurs
sont dus ŕ ce mécanisme, et que l'un des modes d'action de la manipulation
est de modifier légčrement la position du fragment discal bloqué, donnant au
segment mobile un équilibre dynamique meilleur, moins traumatisant pour les
autres éléments, notamment le systčme articulaire postérieur.
3) Le dérangement fonctionnel
Il faut souligner que
dans le systčme vertébral qui fonctionne sous le signe de l'automatisme,
tout dérangement mécanique est pratiquement la cause d'un Dérangement
fonctionnel créé par les sollicitations anormales qu'il provoque sur des
éléments riches en innervation proprioceptive. Cela modifie le stéréotype
neuromusculaire normal. Le spasme musculaire est l'élément le plus objectif,
en tout cas le plus palpable de ce dérangement fonctionnel qui peut
persister alors que le dérangement mécanique est devenu minime, et peut ętre
męme a disparu.
L'action inhibitrice de la manipulation sur ce
spasme constitue sans doute un des points les plus importants de son mode
d'action.
II) Signes du dérangement intervertébral
mineur
L'examen attentif va
permettre de retrouver toute une série de petits signes qui vont traduire la
souffrance d'un étage vertébral. Ils sont la conséquence du
disfonctionnement local, de l'irritation de la branche postérieure du nerf
rachidien et de celle des éléments du trou de conjugaison.
Ce sont donc :
-
des signes locaux,
-
des signes régionaux,
-
des signes ŕ distance.
Aucun d'entre eux n'est
pathognomonique d'un dérangement de nature mécanique ; ils sont simplement
le témoignage de la souffrance ou de la perturbation du segment vertébral
correspondant.
C'est sur l'ensemble des
données de l'examen clinique, radiologique et des examens complémentaires
que l'on pourra poser l'étiquette du dérangement bénin. Mais celui ci ne
sera une indication ŕ la manipulation que s'il répond ŕ un certain nombre de
critčres que nous avons définis par ailleurs et notamment si la Rčgle de la
non douleur et du mouvement contraire peut ętre appliquée.
1) Signes locaux
Certains seront fournis
par la palpation qui cherche ŕ apprécier certaines modifications
tissulaires locales. Les autres par des manoeuvres de pression sur
les épineuses qui vont solliciter le Segment Mobile dans différentes
directions.
a) La palpation
paravertébrale
Elle permet de mettre en évidence ce que nous
appelons le point paravertébral. En effet, la palpation superficielle, ŕ
peine effleurée, faite avec la pulpe des doigts qui parcourt de haut en bas
les gouttičres paravertébrales, va permettre ŕ l'opérateur entraîné de
retrouver sur une toute petite surface de moins d'un centimčtre carré des
signes pour lui familiers. Cette zone se situe ŕ un travers de doigt de la
ligne médiane et n'existe généralement que d'un seul côté. Le doigt qui
palpe a une impression d'oedčme superficiel trčs localisé et d'une tension
profonde des tissus. Ce signe est particuličrement net dans les dérangements
thoraciques et cervicaux.
Cette zone correspond
sensiblement ŕ la projection de l'articulation interapophysaire
sous-jacente, dont elle traduit sans doute la souffrance. Si l'opérateur
augmente sensiblement sa pression sur ce point il va provoquer une vive
douleur, ce qu'il ne pourra pas faire sur les zones voisines ou symétriques
; mieux cette pression rappelle souvent au patient sa douleur habituelle.
Il est tout ŕ fait
surprenant pour le patient et encore plus pour ceux qui ne sont pas
familiarisés avec les thérapeutiques manuelles de voir l'opérateur repérer
ainsi trčs vite et avec une grande exactitude l'étage douloureux, sans męme
interroger le patient. Et cela en promenant simplement la pulpe de l'index
et du médius le long de la ligne paraépineuse. La rapidité, la certitude et
la précision millimétrique de la localisation de l'étage perturbé grâce ŕ ce
« Point para vertébral » ont fait beaucoup pour encourager les Ostéopathes
d'abord et d'autres ensuite ŕ demander ŕ cet examen purement palpatoire plus
qu'il ne peut raisonnablement donner.
Mais aussi étonnant et
amusant que soit ce signe, il ne permet qu'un repérage et pas un diagnostic.
Il n'en reste pas moins
que cette détection du « Point postérieur » est extręmement commode, d'une
part, pour la localisation de l'étage, mais aussi pour juger sur sa
disparition ou son atténuation de l'efficacité d'une manoeuvre
thérapeutique.
b) manoeuvres de
pression
On va maintenant
solliciter le Segment mobile en faisant des pressions sur les épineuses de
maničre ŕ créer un mouvement local exagéré. On fera des manoeuvres de
pression vertébrale beaucoup plus intéressantes. Ce sont :
-
la pression sur l'épineuse
-
la pression contrariée latérale des
épineuses
-
la pression du ligament interépineux
-
la pression sur l'articulation
interapophysaire.
-
et la manoeuvre du « Point sonnette
antérieur » pour le rachis cervical inférieur.
La pression sur
l'épineuse est la manoeuvre la plus utilisée dans l'examen
classique du rachis. Elle a un intéręt si la pression lente, médiate de
préférence, exercée sur elle, réveille une douleur profonde, plus encore si
elle augmente la douleur spontanée (fig. 5).
Mais il faut se méfier
d'une cause d'erreur fréquente : la sensibilité superficielle de l'épineuse
due ŕ une apophysite ou ŕ une douleur d'insertion du ligament surépineux
qu'on peut reproduire par un frottement léger de l'épineuse.
La pression
contrariée latérale des épineuses (Maigne). Le but de cette
manoeuvre que nous proposons est de faire faire ŕ un Segment Mobile donne un
mouvement électif de rotation forcée ŕ droite, puis ŕ gauche (fig. 6).
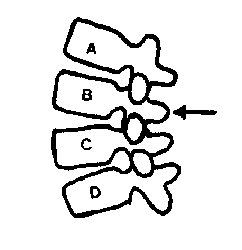
Fig. 5 : Pression sur l'épineuse.
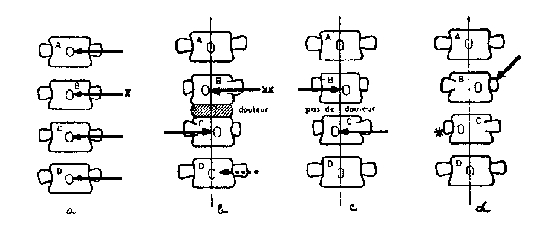
Fig. 6 : Pression latérale sur l'épineuse (a). Pression latérale
contrariée sur les épineuses (c). La manipulation ŕ faire dans un tel cas
consiste ŕ forcer la rotation de B dans le sens non douloureux, avec
éventuellement un contre-appui sur la transverse gauche de C. (d) : sens de
la manipulation.
Fig. 7 : Pression sur le ligament surépineux.
Fig. 8 : Le point articulaire postérieur et interépineux.
On commence par faire une
pression latérale sur les épineuses de la région examinée.
D'abord de droite ŕ gauche, puis de gauche ŕ droite (fig. 6 a). Si l'une de
ces manoeuvres sur une vertčbre est sensible dans un sens et plus encore si
elle exagčre on reproduit la douleur du patient, on effectue la manoeuvre
suivante qui va permettre de savoir si l'étage responsable est l'étage
sus-jacent ou sous-jacent ŕ la vertčbre sensible : tout en maintenant la
pression qui provoque la douleur, on va simultanément faire contre-pression
en sens opposé sur l'épineuse A sus-jacente (fig. 6 b), puis sur l'épineuse
c sous-jacente. L'une de ces deux manoeuvres (sur c) augmentera la douleur
primitivement provoquée ; l'autre non. Cela nous précisera exactement
l'étage qui souffre (étage B C). Dans le systčme thérapeutique que nous
préconisons, cela va aussi nous donner le sens précis de la manipulation ŕ
faire (dans le sens de la non-douleur) (fig. 6 d). La manoeuvre de sens
opposée (B C) étant indolore.
La pression du
ligament inter-épineux. Il est habituel de noter que le ligament
interépineux d'un Segment Mobile sičge d'un Dérangement intervertébral
mineur est nettement plus sensible ŕ la pression que les autres. Cette
sensibilité, on la recherche avec un anneau de clé, peut disparaître aprčs
manipulation (fig. 7). Mais elle peut parfois persister, alors que les
autres signes ont disparu. Et dans certains cas, cette souffrance
ligamentaire résiduelle entretiendra une douleur rebelle qui disparaîtra
aprčs l'infiltration anesthésique du ligament. Cela constitue un test utile
et parfois le traitement. Dans les cas rebelles, la sclérose selon le
procédé mis au point par Barbon et Troisier sera la thérapeutique de choix,
mais pour nous seulement aprčs que la manipulation aura remédiée au
dérangement responsable.
Signalons qu'isolée, la
sensibilité d'un ligament interépineux traduit souvent une « instabilité
vertébrale » que d'autres appellent « hypermobilité ». La sclérose peut ętre
lŕ aussi un bon traitement, mais il ne faut pas manipuler. Dans ce cas si
l'on trouve des signes de Dérangement Intervertébral Mineur, ils ne sont pas
fixes ŕ différents examens : le Point Postérieur change de côté avec le
traitement; il peut ętre bilatéral, ce qui est exceptionnel dans les D.I.M.
qui répondent bien au traitement manipulatif; les muscles sont vite
irritables, etc...
Derničre manoeuvre de
pression que nous avons déjŕ évoquée tout ŕ l'heure c'est la
pression sur l'articulation interapophysaire. Il n'est pratiquement
pas de dérangement intervertébral mineur sans un retentissement direct ou
indirect sur une articulation interapophysaire. La richesse de son
innervation, son intimité avec la branche postérieure du nerf rachidien en
fait une des sources principales des troubles qui découlent d'un dérangement
intervertébral mineur. Les articulations interapophysaires sont trčs
facilement palpables (palpation en douceur, sans appuyer) au niveau du
rachis cervical, le patient étant en décubitus dorsal ; il est intéressant
de noter que męme dans les cas de cervicalgies ou il y a une arthrose
portant sur plusieurs étages, il n'y a généralement, sauf lors des poussées
inflammatoires, qu'une seule articulation sensible. Cette sensibilité
diminue ou disparaît instantanément aprčs la manipulation réussie.
La manoeuvre du
point sonnette antérieur (Maigne). Elle est particuličre au rachis
cervical. On place horizontalement le pouce qui va appuyer trčs légčrement
sur la partie antérolatérale du cou, étage par étage, d'abord en avant oů il
comprimera légčrement les racines, puis latéralement oů il comprimera les
régions latérovertébrales. L'opérateur va ainsi noter la particuličre
sensibilité d'un étage par rapport aux autres. C'est en rčgle, le męme que
celui oů l'on aura découvert le Point articulaire postérieur » (fig. 9).
 Fig. 9 : Le
Point sonnette antérieur. Fig. 9 : Le
Point sonnette antérieur.
Cette manoeuvre peut
réveiller ou augmenter une douleur projetée du bras, montrant son origine
cervicale. Dans la plupart des cas de dorsalgies interscapulaires, elle
permettra de reproduire la douleur dorsale habituelle, montrant également
leur origine cervicale. Elle n'est évidemment pas spécifique des
dérangements mécaniques pas plus que les autres signes que nous avons
évoqués.
2) Signes régionaux
Il en est sur lesquels
nous n'insisterons pas : limitation de la mobilité régionale dans certaines
directions et douleurs provoquées si on force ce mouvement. La contracture
musculaire paravertébrale est habituelle et surtout marquée dans les cas
aigus.
Mais c'est sur des signes
plus discrets que nous voulons insister ici, car ils sont fréquents dans les
micro dérangements mécaniques qui nous intéressent, surtout lorsqu'ils sont
chroniques. Ils sont dus ŕ la souffrance de la branche postérieure du nerf
rachidien ce sont des signes du syndrome douloureux cellulo-myalgique :
-
indurations partielles de faisceaux
musculaires paravertébraux. ;
-
et surtout c'est la manoeuvre du «
palpé-roulé » systématiquement appliquée sur les régions du dos qui va
mettre en évidence ce qui est le témoignage le plus caractéristique de
cette irritation chronique : l'existence d'une bande transversale
d'infiltration cellulalgique. Les plans cutanés sont épaissis et
sensibles avec parfois
des petits noyaux trčs
douloureux ŕ la pression. Cette zone est plus ou moins étendue. Elle a un
grand intéręt séméiologique si elle est isolée, unilatérale suspendue et
encore plus si sa palpation rappelle au patient sa douleur.
Il faut savoir qu'au
niveau de la région thoracique, l'innervation cutanée se fait ŕ 3 ou 4
étages au dessous de l'émergence du nerf hors du rachis. C'est donc beaucoup
plus bas que le niveau de l'étage qui présente un dérangement mineur qu'il
faut rechercher la bande cellulalgique. (fig.10).
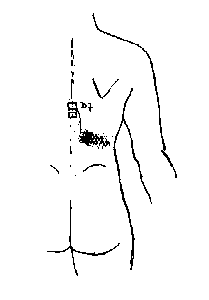
Fig. 10 : La zone cellulalgique, témoignage de l'irritation de la
branche
postérieure du
nerf rachidien (ici D7). Noter le décalage entre le niveau d'origine et le
territoire cutané.
Au niveau lombaire, les
branches postérieures innervent les plans cutanés fessiers et sacrés et
aussi les muscles et les ligaments de la région sacrée. Dans un cas de
lombalgie, par exemple, si la palpation révčle une cellulalgie unilatérale
au niveau de la cręte iliaque, il faut avoir l'attention attirée vers L1 ou
L2. Ce sont les branches postérieures des nerfs rachidiens lombaires qui
innervent les plans cutanés, les muscles et les ligaments de la région
sacro-iliaque. Leur irritation est la cause la plus fréquente des douleurs
attribuées ŕ tort ŕ l'articulation sacroiliaque.
3) Signes ŕ distance
Ce sont essentiellement :
- des DOULEURS
RADICULAIRES : les signes d'irritation ou de compression de la branche
antérieure du nerf rachidien, dont la sciatique et la névralgie
cervicobrachiale sont les exemples les plus courants ;
- les DOULEURS PROJETÉES
ŕ topographie souvent pseudo-articulaire d'origine ligamentaire, articulaire
ou musculaire qu'ont bien mises en évidence les expériences de Kellgren.
Nous en connaissons les projections habituelles. Kellgren, puis Hackett en
ont dressé les cartes topographiques. Il faut y penser lors de l'examen
clinique ; elles suivent d'ailleurs ŕ peu prčs le trajet des racines du męme
étage. Mais nous ne nous y attarderons pas ici car elles ne font pas partie
de ce qu'on peut appeler la séméiologie objective.
Revenons sur les douleurs
radiculaires, ou plus exactement sur les signes d'irritation et de
compression de la racine. On sait que ce syndrome comprend classiquement :
-
des signes sensitifs situés dans le
dermatome correspondant sous forme d'hyper, hypoesthésie ou męme
d'anesthésie ;
-
des signes moteurs situés dans le myotome
correspondant et qui se traduisent par une diminution ou une perte de la
force musculaire que révčlera un testing musculaire bien fait ;
-
des signes réflexes : abolition ou
diminution d'un réflexe tendineux
-
et parfois, des troubles sympathiques.
C'est sur la topographie
des signes sensitifs, moteurs, et réflexes qu'on détermine l'étage atteint
dans l'examen neurologique classique.
Nous insisterons encore
sur le syndrome cellulo-tendino-myalgique si fréquent dans les algies
radiculaires et qui a un intéręt de premier plan pour le thérapeute manuel,
aussi bien pour son diagnostic que pour son action thérapeutique. On les
trouve au niveau des plans cutanés, des muscles et des insertions
ténopériostées dont l'innervation dépend de la racine atteinte (fig. 11 et
12).
Fig. 11 : Le
syndrome cellulo-tendino-myalgique d'accompagnement des algies radiculaires.
Ici celui que l'on peut rencontrer dans un syndrome C6. En hachures fines
zones de cellulalgie, en grosses hachures faisceaux musculaires indurés et
sensibles (sous-épineux), en cercles : douleurs ténopériostées : épicondyle,
styloďde radiale (épicondylite d'origine cervicale ou styloďdite).
Fig. 12 :
Syndrome cellulo-myalgique S1.
Cellulalgie (en hachures fines).
Faisceaux musculaires indurés
et sensibles : grand fessier, partie inférieure du biceps crural et jumeau
externe).
a)
Dans le dermatome
correspondant, la manoeuvre du pincé-roulé pourra mettre en évidence
certaines zones plus ou moins étendues allant de la taille d'une pičce de
monnaie ŕ celle d'une paume de main qui sont le sičge d'une (« cellulalgie »
oů le pli est épaissi. Elles sont trčs sensibles ŕ la manoeuvre du
pincé-roulé (ŕ comparer avec les zones voisines et symétriques). Nous venons
de les évoquer ŕ propos de la branche postérieure du nerf rachidien. On peut
les trouver simultanément ou indépendamment sur une partie du dermatome de
la racine antérieure. Elles peuvent entretenir des douleurs rebelles (certains
cas de sciatiques prolongées) et ętre source d'erreur de diagnostic (paroi
abdominale).
b) Dans le
myotome correspondant, plus exactement dans des parties de certains
muscles de ce myotome, la palpation pourra révéler l'existence de faisceaux
durs, trčs sensibles ŕ la pression, de taille variable, de celle d'une
aiguille ŕ celle d'un cigare, en passant par celle d'une olive. Lŕ aussi,
ces zones myalgiques dures sont assez étonnantes dans une atteinte
radiculaire oů l'on trouve généralement le muscle mou, hypotonique ou
présentant une diminution de force. Leur pression rappelle assez la douleur
de la crampe avec laquelle elles ne sont sans doute pas sans analogie sur un
plan pathogénique.
Elles peuvent aussi
entretenir des douleurs rebelles (cruralgies, sciatiques). Elles sičgent
presque toujours dans le męme muscle pour une męme racine et dans la męme
partie de ce muscle (partie externe du jumeau externe, droit antérieur,
partie inférieure du court biceps, etc.)
Leur traitement est
d'abord la correction du dérangement responsable, ensuite l'étirement de
muscle (comme pour une crampe) et l'infiltration anesthésique au point le
plus douloureux du muscle.
c)
Dans le sclérotome
correspondant, on pourra trouver une vive sensibilité de certains points
d'insertion tendineux ; ce peut ętre une pseudotendinite du sus-épineux
(pour la racine C5) ou du biceps (pour la racine C6), ou certaines
épicondylites (pour C6 ou C7), ou certaines douleurs trochantériennes dans
les sciatiques L5. Dans certaines sciatiques, existent des douleurs du
biceps et męme une véritable périarthrite tibio péroničre.
Ces zones douloureuses et
surtout celles des plans cutanés et des muscles sont, assez curieusement,
souvent ignorées du patient bien qu'elles soient responsables de douleurs
rebelles qui perpétuent la crise de radiculalgie alors que la cause qui lui
a donné naissance s'est éteinte.
Mais on peut les
rencontrer dans des cas oů la douleur radiculaire n'a jamais été ressentie.
C'est que la souffrance radiculaire a été minime, au dessous d'un certain
seuil, mais les troubles neurotrophiques sont présents. Dans ces cas, la
correction du Dérangement Intervertébral supprimera d'une maničre parfois
spectaculaire ces phénomčnes et les douleurs qui leur sont liées, par
exemple, soulagement instantané d'une epicondylite d'origine cervicale. Il
faudra parfois associer au traitement vertébral un traitement local
(postures étirées du muscle, massages des plans cutanés, infiltrations du
point algique).
Lorsque nous trouvons les
signes locaux ou régionaux d'un dérangement intervertébral mineur, il faut
donc examiner systématiquement les territoires cutanés, musculaires et
téno-périostés qui dépendent de cet étage dans le territoire de la branche
antérieure. A l'inverse, lorsqu'un malade se plaint d'une douleur qui semble
entretenue par une cellulalgie localisée, une douleur musculaire ou
ténopériostée, il faut examiner l'étage vertébral correspondant et y
rechercher les signes locaux et régionaux d'un DIM.
Tels sont les petits
signes qui vont traduire la souffrance d'un étage vertébral. Ils nous
permettront d'affirmer sa responsabilité alors que les radiographies ou
l'examen classiquement conduit s'avéreraient négatifs. Mais il ne fait
qu'attirer l'attention sur cet étage précis qui devra ętre expertisé
radiologiquement. Ces données devront ętre reportées dans le cadre de
l'examen général. C'est seulement sur cet ensemble qu'on sera en droit de
porter le diagnostic de « Dérangement Intervertébral Mineur » dans le
traitement duquel la manipulation pourra ętre envisagée si les critčres d'
application en montrent la possibilité. C'est sur leur diminution et leur
disparition parfois instantanée aprčs une manipulation que l'on jugera du
résultat favorable, complet ou incomplet, des manoeuvres.
III) Que penser de la notion de restriction
de mobilité ?
A aucun moment nous
n'avons envisagé dans le diagnostic du dérangement intervertébral mineur la
« restriction de mobilité » qui est, on le sait, pour les Ostéopathes, pour
Mennel et pour Lewitt, la justification essentielle du traitement
manipulatif.
Rappelons qu'il s'agit
d'apprécier par la seule palpation une modification du jeu intervertébral
portant sur un seul segment ; le segment atteint présentant par rapport aux
autres un moindre rapprochement ou écartement des épineuses, ou une
sensation de résistance élastique en fin de rotation. On imagine la
subtilité d'un tel examen et sa subjectivité !
Il ne nous parait pas
sérieux de tenir cette donnée de restriction de mobilité comme la
justification essentielle de la manipulation et cet examen pour la base du
traitement manuel. Cette conception est une vue de l'esprit : il est bien
évident que le jeu intervertébral n'est pas total chez tous les individus ŕ
tous les étages du rachis. A 15 ans, peut-ętre ; ŕ 40 sűrement pas. L'usure
articulaire, les troubles statiques mineurs, vont créer des modifications
minimes, parfaitement silencieuses et bien tolérées du mouvement
intervertébral sur certains segments. S'il fallait traiter cela, il faudrait
manipuler tout le monde, tout le temps!
Mais surtout l'examen qui
prétend reconnaître et analyser de tels micromouvements est une illusion :
la palpation ne peut permettre d'apprécier des modifications de jeu
interépineux aussi subtiles ŕ travers la peau et les plans sous cutanés et ŕ
plus forte raison les modifications du jeu de rotation sur la palpation du
mouvement des apophyses transverses profondément enfoncées sous les muscles
!
On peut sans risque
défier quiconque de reconnaître par cet examen l'existence d'un bloc
vertébral congénital cervical, dorsal ou lombaire par exemple. C'est
pourtant un cas oů la « restriction » de mobilité est totale et indiscutable
! De plus, les renseignements que pourrait fournir un tel examen s'il était
possible, seraient trompeurs. Imaginons que ces "restrictions de mobilité"
puissent ętre mises en évidence par la palpation ou mieux par les radios
dynamiques ou la cinéradiographie.
Selon la théorie défendue
par les Ostéopathes ou par Lewitt, il faudrait restaurer par la manipulation
cette mobilité perdue en insistant selon le sens restreint (un peu comme on
le ferait pour une porte qui ouvre mal). Or, il suffit de prendre une
exemple pour comprendre la fausseté d'un tel raisonnement.
Prenons donc le cas d'un
lumbago dű ŕ un blocage discal postérieur entre L4 et L5. La mobilité du
segment sera ŕ peu prčs normale en flexion ; mais elle sera trčs diminuée en
extension. C'est un beau cas de « restriction de mobilité » en extension. Il
faudrait donc pour « restaurer » la mobilité restreinte, forcer le mouvement
en extension, ce qui est évidemment aberrant : c'est exactement l'inverse
que l'on fera pour soulager ce patient.
En réalité, ceux qui
prétendent ętre capables de détecter ces « restrictions de mobilité »,
s'illusionnent sur ce qu'ils perçoivent. Comme nous l'avons exposé, il
existe autour du segment dérangé des réactions tissulaires trophiques ou
réflexes. Ce sont, d'une part, ces modifications et, d'autre part la
réaction des muscles aux petits mouvements passifs faits lors de l'examen
qui sont perçus par l'opérateur entraîné. Il les interprčte ŕ tort comme un
moindre mouvement intervertébral. Au plus, la palpation peut permettre un
repérage des zones oů il y a disfonctionnement, sans pour autant révéler la
cause de celui-ci, ni sa nature exacte, ni ętre d'une aide sérieuse dans la
détermination du mouvement thérapeutique.
Conclusion
En matičre de traitements
manuels, ne peuvent nous intéresser que les dérangements intervertébraux qui
sont suffisants pour ętre générateurs de troubles ou de douleurs locales,
régionales ou radiculaires, mais qui ne sont cependant pas trop importants
car ils doivent ętre réversibles et accessibles ŕ notre thérapeutique.
Le Signe le plus fidčle
d'un tel dérangement est la douleur que l'on peut provoquer localement on ŕ
distance en sollicitant le segment responsable. On cherche ainsi ŕ
augmenter légčrement le dérangement (par le mouvement localisé, la pression
latérale sur une épineuse, etc.) C'est ce que nous avons ressayé de montrer
dans ce rapport.
La positivité de ces
manoeuvres met en évidence la souffrance de certaines structures sensibles
du segment mobile ; sinon il n'y aurait pas de symptômes provoqués. L'examen
qui va solliciter ce segment en forçant son mouvement dans les différentes
directions va aussi permettre d'analyser la direction qui augmente le
dérangement et de choisir pour le traitement celle qui le diminue, c'est ŕ
dire le sens de la non-douleur opposé ŕ celui qui fait mal. Mais cet examen
serait incomplet si l'on ne faisait le bilan des signes d'irritation
radiculaire du męme étage y compris ceux de la branche postérieure.
| 