|
Réflexions sur
l'examen clinique du rachis cervical
Jean-Yves Maigne
|
Le rachis
cervical est caractérisé par sa mobilité et la petite taille des vertčbres,
particularité qui, jointe ŕ sa situation profonde (au centre du cou) et ŕ la
présence d’une lordose qui éloigne encore les vertčbres du plan postérieur, le
rend difficile ŕ examiner. Quelles techniques recommander et dans quel but les
utiliser ? Quelle est leur fiabilité ? Et surtout, peut on tirer de cet examen
des informations qui vont influer sur le diagnostic ou la prise en charge
thérapeutique du patient cervicalgique ? C’est ŕ ces questions que nous vous
proposons de réfléchir.
Comme pour toutes
les douleurs vertébrales, l’interrogatoire représente ŕ lui seul 50% de la
démarche diagnostique. Il doit donc ętre conduit de façon méthodique et
systématisée. La premičre étape est de s’assurer qu’il s’agit bien d’une
cervicalgie commune. Une cervicalgie de survenue trčs brutale, une cervicalgie
survenue aprčs un traumatisme plus ou moins violent, une cervicalgie
d’apparition trčs récente (moins de 48 heures) doivent éveiller l’attention, a
fortiori s’il existe des signes neurologiques d’accompagnement (souvent discrets).
La premičre doit faire rechercher un tassement vertébral néoplasique, la seconde
une lésion osseuse ou ligamentaire grave, la troisičme est compatible avec une
dissection spontanée de l’artčre vertébrale. Cette premičre étape est en général
facile ŕ franchir et nous ne la donnons que pour mémoire.
Les autres
questions ont pour but d’essayer d’identifier la cause, d’apprécier le terrain
et d’évaluer le retentissement de la douleur. Il n'est pas question de reprendre
tout l'interrogatoire du cervicalgique, développé ailleurs.(4) Rappelons que
nous avons décrit une classification des douleurs dites vertébrales en trois
cercles.
 Le
premier cercle
est celui des douleurs qui proviennent d’une atteinte du rachis lui-męme, et
plus précisément d’un segment mobile. Ces douleurs se caractérisent par ce que
nous avons appelé une «logique d’organe». Cette logique apparaît dans la
topographie de la douleur (qui peut ętre rapportée ŕ une lésion segmentaire
unique), dans son rythme (des éléments rationnels, en général mécaniques, sont
susceptibles de la calmer ou de l’aggraver), dans les données de l’imagerie et
dans les traitements (par exemple lorsqu’une cure de hernie discale guérit une
NCB ou qu’un traitement anti-inflammatoire soulage une douleur arthrosique).
Savoir les identifier et en trouver la cause est important. Elles peuvent en
effet bénéficier de traitements simples ou plus complexes en fonction des cas :
anti-inflammatoires ou infiltrations, manipulations ou chirurgie. Le
premier cercle
est celui des douleurs qui proviennent d’une atteinte du rachis lui-męme, et
plus précisément d’un segment mobile. Ces douleurs se caractérisent par ce que
nous avons appelé une «logique d’organe». Cette logique apparaît dans la
topographie de la douleur (qui peut ętre rapportée ŕ une lésion segmentaire
unique), dans son rythme (des éléments rationnels, en général mécaniques, sont
susceptibles de la calmer ou de l’aggraver), dans les données de l’imagerie et
dans les traitements (par exemple lorsqu’une cure de hernie discale guérit une
NCB ou qu’un traitement anti-inflammatoire soulage une douleur arthrosique).
Savoir les identifier et en trouver la cause est important. Elles peuvent en
effet bénéficier de traitements simples ou plus complexes en fonction des cas :
anti-inflammatoires ou infiltrations, manipulations ou chirurgie.
 Le deuxičme cercle
correspond probablement ŕ un dysfonctionnement des voies de la douleur. Il
s’agit de douleurs diffuses, échappant ŕ toute systématisation anatomique, et
permanentes : rien ne les calme. L’imagerie est négative, ou bien montre de
petites anomalies incapables d’expliquer une telle douleur. Les traitements
habituels sont sans effet. L’exemple le plus caractéristique est celui de la
fibromyalgie, grande pourvoyeuse de douleurs cervico-dorsales. Les douleurs de
dépression masquée, les douleurs de stress rentrent aussi dans cette catégorie.
Le traitement repose souvent sur l’amitriptyline (Laroxyl). Le deuxičme cercle
correspond probablement ŕ un dysfonctionnement des voies de la douleur. Il
s’agit de douleurs diffuses, échappant ŕ toute systématisation anatomique, et
permanentes : rien ne les calme. L’imagerie est négative, ou bien montre de
petites anomalies incapables d’expliquer une telle douleur. Les traitements
habituels sont sans effet. L’exemple le plus caractéristique est celui de la
fibromyalgie, grande pourvoyeuse de douleurs cervico-dorsales. Les douleurs de
dépression masquée, les douleurs de stress rentrent aussi dans cette catégorie.
Le traitement repose souvent sur l’amitriptyline (Laroxyl).
 Le troisičme cercle
est celui des douleurs oů les facteurs dits psycho-sociaux jouent un rôle de
premier plan. Les patients sont souvent en arręt de travail prolongé, ou engagés
dans un conflit d’ordre médico-légal ou médico-social. Il s’agit souvent
d’accidentés du travail. Une autre caractéristique est le contraste entre
l’importance des douleurs, leur retentissement et l’absence de toute lésion
susceptible d’expliquer un tel tableau. La prise en charge de ces patients est
difficile, dans l’ignorance que nous sommes de la cause réelle de leur douleur.
L’exemple le plus caractéristique au niveau cervical est celui du «coup du
lapin», quoique dans nombre de cas, il existe une lésion identifiable. Le troisičme cercle
est celui des douleurs oů les facteurs dits psycho-sociaux jouent un rôle de
premier plan. Les patients sont souvent en arręt de travail prolongé, ou engagés
dans un conflit d’ordre médico-légal ou médico-social. Il s’agit souvent
d’accidentés du travail. Une autre caractéristique est le contraste entre
l’importance des douleurs, leur retentissement et l’absence de toute lésion
susceptible d’expliquer un tel tableau. La prise en charge de ces patients est
difficile, dans l’ignorance que nous sommes de la cause réelle de leur douleur.
L’exemple le plus caractéristique au niveau cervical est celui du «coup du
lapin», quoique dans nombre de cas, il existe une lésion identifiable.
Pour revenir aux
cervicalgies, nous souhaitons attirer l'attention sur deux groupes de questions
dont les implications sont ŕ la fois diagnostiques et thérapeutiques. Les
premičres ont pour but de déterminer si la douleur provient bien d'un segment
mobile cervical (le premier cercle de la douleur vertébrale) ou s'il s'agit
plutôt, au contraire, d'une douleur liée ŕ un dysfonctionnement des voies de la
douleur (le deuxičme cercle des douleurs vertébrales). Elles figurent ci-dessous.
Une réponse positive ŕ l'une d'elles doit éveiller l'attention, et faire évoquer
une cervicalgie non vertébrale.
-
La douleur diffuse t'elle "trop", est-elle bilatérale ?
-
Y a t'il des antécédents de dépression nerveuse ?
-
Y a t'il une influence marquée du stress sur la douleur ?
-
Y a t'il ŕ la fois chronicité et échec complet des thérapeutiques déjŕ
essayées ?
Les secondes
n’ont d’utilité que si la douleur est a priori d’origine vertébrale (ci-dessous).
Elles doivent faire évoquer une composante inflammatoire arthrosique, cette
inflammation siégeant soit dans le disque, soit dans l'articulaire postérieure.
Il nous semble qu’elle survient surtout aux stades débutants de l’arthrose,
c’est ŕ dire chez des sujets jeunes (principalement des femmes entre 35 et 50
ans).
-
L'origine vertébrale est-elle certaine (unilatéralité, rythme,
facteurs déclenchants…) ?
-
La douleur est-elle présente dčs le matin, avec raideur matinale ?
-
Est-elle récidivante, avec des hauts et des bas ?
-
Les AINS ont ils un effet bénéfique au moins temporaire ?
| |
|
Mesure de la mobilité cervicale
|
| |
La mobilité du
cou doit ętre explorée dans les six directions : flexion/extension, rotation et
latéro-flexion droite et gauche, en donnant en fin de mouvement une petite
poussée supplémentaire afin d’explorer la totalité de l’amplitude disponible. La
rotation doit ętre testée le regard du patient étant horizontal, afin de
disposer de l’amplitude maximale. Son amplitude est mieux appréciée si
l’examinateur observe son patient par dessus (fig. 1). Cette évaluation
constitue la base de l’examen physique du rachis cervical. Le rachis cervical
peut voir sa mobilité perturbée en termes d’amplitude ou de douleur.
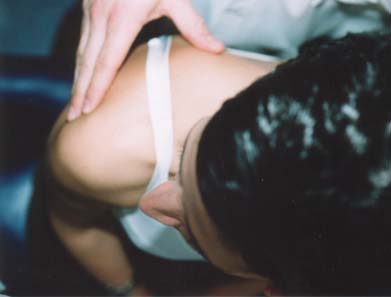
Figure 1 : évaluation de la
rotation cervicale, en se plaçant au dessus du patient.
| |
|
Anomalie de mobilité en l'absence de douleur
|
| |
 Perte
d’amplitude Perte
d’amplitude
Une perte d’amplitude, surtout nette dans une ou les deux rotations, n’a de
réelle valeur que si elle s’accompagne de douleur. En l’absence de douleur, elle
témoigne simplement de la présence d’une arthrose ou d’un enraidissement,
phénomčne banal au delŕ de cinquante ans. Elle apparaît trčs progressivement et
n’est perçue par le sujet que lorsqu’elle diminue en deçŕ de 45°. Une gčne
fonctionnelle réelle apparaît alors dans la vie quotidienne, en particulier pour
se retourner (en voiture, pour se garer par exemple). Elle est en général
bilatérale et symétrique.
Les pertes de mobilité les plus marquées surviennent en cas d’atteinte (en
général arthrosique) du segment C1-2, celui oů se produit prčs de la moitié de
la rotation cervicale. En théorie, ce segment peut ętre examiné de façon plus
élective en faisant fléchir le cou au maximum (menton sur le sternum), ce qui
bloque la rotation des étages cervicaux moyens et inférieurs par mise en tension
des structures postérieures. La rotation résiduelle dans cette position ne
dépend alors que de C1-2.
Les traitements manuels, associés ŕ de la kinésithérapie, peuvent parfois
redonner un peu de la mobilité perdue. Quelques degrés de plus suffisent souvent
pour améliorer la fonction.
 Augmentation d’amplitude Augmentation d’amplitude
Une augmentation d’amplitude, également observable dans les rotations, est
parfois notée chez les jeunes femmes. Elle témoigne d’une hyperlaxité, syndrome
parfois ŕ l’origine de douleurs articulaires multiples. La présence d’une
hyperlaxité contre indique formellement toute manipulation cervicale en
rotation, en raison du risque vasculaire majoré.
 Amplitude normale Amplitude normale
Beaucoup de cervicalgies communes n'ont pas de diminution de leur mobilité
cervicale. C'est un argument intéressant lorsque l'on soupçonne qu'un
dysfonctionnement des voies de la douleur est en cause (comme dans la fibro-myalgie
ou les douleurs des dépressions, oů l'on observe pas de diminution de mobilité),
mais il n'a aucune spécificité.
| |
|
Douleur ŕ la mobilisation du cou
|
| |
La douleur ŕ la
mobilisation est la perturbation la plus intéressante ŕ rechercher, puisqu’elle
marque la vraie frontičre entre le normal et le pathologique. Elle doit ętre
recherchée en flexion, en extension et en rotation. Cette douleur peut retentir,
mais non constamment, sur l’amplitude.
 Douleur en flexion Douleur en flexion
Une douleur en flexion est rare. Certains patients la signale spontanément,
qu’il s’agisse de cervicalgiques, de dorsalgiques, ou męme de lombalgiques (leur
douleur lombaire habituelle étant déclenchée par la flexion cervicale). Cyriax
considérait ce phénomčne comme caractéristique d’une douleur dure-mérienne,
surtout s'il contrastait avec des rotations libres.(2) Son explication était la
suivante : la flexion du cou tire l’ensemble de la dure-mčre (jusqu’au cul de
sac dural) vers le haut. Si elle ne coulisse plus librement, en raison d’un
blocage par une «protrusion» discale et des adhérences que cette situation
implique, son étirement vers le haut devient douloureux. Cet étirement reproduit
la douleur spontanée. La douleur en flexion pourrait donc traduire une
pathologie discale dite «protrusive».
 Douleur en extension Douleur en extension
Les douleurs provoquées par l’extension du cou ne sont pas fréquentes non plus.
Certaines radiculalgies sont déclenchées de cette façon, probablement en raison
de la fermeture du foramen intervertébral cervical en extension. Peut ętre aussi
certaines fissures discales de l’anulus antérieur sont elles rendues
douloureuses du fait de la traction qu’exerce sur elle la mise en extension ?
La reproduction d’une radiculalgie par une combinaison d’extension, de rotation
et de latéro-flexion homolatérale (manœuvre fermant le foramen intervertébral)
constitue le test de Spurling, dont la positivité témoigne de l’origine
cervicale d’une radiculalgie (peu sensible mais trčs spécifique). La aussi, le
mécanisme probable est une fermeture du foramen.(10)
 Douleur en rotation Douleur en rotation
Les douleurs provoquées par la rotation et la latéro-flexion sont trčs communes
en cas de cervicalgie commune. Ces deux mouvements sont concernés simultanément,
puisqu’il s’agit de fait d’un seul et męme mouvement au niveau des portions
moyennes et inférieures du rachis cervical. Ils ne sont indépendants qu’au
niveau de la charničre crânio-cervicale (C0-1, C1-2). Les douleurs apparaissent
en fin de course et s’accompagnent en général d’une perte d’amplitude variant de
quelques degrés (le menton ne pouvant atteindre le moignon de l’épaule) ŕ des
blocages francs. Ces symptômes sont en général unilatéraux, du męme côté que la
douleur, parfois du côté opposé. La discussion des mécanismes pouvant entraîner
une douleur en rotation font l’objet d’un paragraphe séparé (cf. infra).
 Douleur en compression
axiale Douleur en compression
axiale
La reproduction d’une douleur lombaire par compression axiale cervicale (en
appuyant sur la tęte) constitue l’un des cinq tests de non organicité décrits
par Waddell. Cette manœuvre n’a pas été étudiée pour les douleurs cervicales.
| |
|
Validation de l'étude de la mobilité cervicale
|
| |
La mesure de la
mobilité cervicale est elle reproductible ? Deux examinateurs examinant le
patients ŕ deux moments différents vont ils trouver la męme chose ? Ceci n’a pas
été étudié ŕ notre connaissance, contrairement ŕ la mobilité lombaire, oů les
résultats inter et intra observateurs sont plutôt bons.
| |
|
Quelles structures peuvent rendre la rotation
douloureuse ?
|
| |
L’anatomie
fonctionnelle montre que la rotation cervicale est un mouvement complexe dont le
centre, pour un segment mobile donné, est situé au milieu du bord antérieur du
plateau vertébral supérieur. C’est lŕ que convergent (en V renversé) les fibres
de l’anulus antérieur, que Mercer et Bogduk appellent «ligament interosseux
antérieur» en raison de sa forme en croissant.(8) C’est la partie la moins
mobile du segment mobile, et donc la moins sollicitée, puisque l’axe de rotation
le traverse. En revanche, l’arc postérieur est situé ŕ distance de cet axe.
C’est lui qui parcourt le plus de chemin quand on tourne le cou. A distance
intermédiaire se trouve la région uncinée. Arc postérieur et région uncinée sont
donc les deux régions anatomiques susceptibles d’influer sur la rotation
cervicale.
 L’arc postérieur L’arc postérieur
Deux structures anatomiques sont sollicitées ŕ ce niveau : les articulaires
postérieures d’une part, les muscles qui s’insčrent sur l’arc postérieur (comme
le multifidus par exemple) d’autre part. L'hypothčse plausible est une
limitation de la rotation par "tension" ou contracture unilatérale de ces
muscles (et en particulier du multifidus). Cette tension pourrait ętre le fait
soit d'une lésion minime du segment mobile, ce qui expliquerait qu'elle
disparaisse parfois instantanément aprčs manipulation, soit d'une lésion
inflammatoire de l'articulaire ou du disque (en particulier dans les arthroses
débutantes). Dans ce dernier cas, elle ne répondrait pas aux manipulations.
 La région uncinée La région uncinée
Également sollicitée, car située ŕ la partie intermédiaire du mouvement de
rotation (entre centre et périphérie), se trouve la région uncinée. On la
définit comme l’espace, propre au rachis cervical, compris entre l’apophyse
unciforme et la partie postéro-inférieure du corps vertébral de la vertčbre
sus-jacente. Chez l’enfant, elle contient des fibres de l’anulus qui unissent
ces deux structures. Vers l’âge de 8-10 ans environ apparaît une fente
transversale, décrite par Tondury, qui sépare peu ŕ peu ces deux surfaces en
s’immisçant entre elles, selon un trajet centripčte vers le centre du disque, et
de façon trčs lente, tout au long de la vie.(9) Elle scinde donc les parties
postéro-latérales du disque en deux (une partie supérieure, une partie
inférieure). Cette fente acquičre son développement maximal vers l’âge de 50 ans,
lorsqu’elle atteint un noyau discal central résiduel qui ne peut ętre scindé.
Ces constatations ont été récemment confirmées par Mercer et Bogduk.(8) Ce
phénomčne est probablement la conséquence de la biomécanique particuličre des
mouvements de rotation cervicale, qui cisaillent les régions uncinées. Ces
contraintes seraient telles, que le disque s’y adapterait en se déchirant
lentement en quelques décennies. Cette déchirure progressive de fibres discales
est asymptomatique. Notre opinion est qu'il s'agit cependant d'une source
potentielle de douleurs cervicales, en particulier lorsque ce phénomčne de
fissuration se trouve brusquement accéléré. On peut imaginer que s'il s’aggrave
brusquement, sous l’effet, par exemple, d’un faux mouvement, il puisse devenir
douloureux. Nous avons publié une observation privilégiée de torticolis qui
alimente cette hypothčse (5).
L’examen de la rotation lors de l’évaluation clinique exercerait donc des
contraintes d’étirement des régions uncinées, qui seraient ŕ l’origine de la
reproduction de la douleur en mettant en tension des fibres rompues.
Les muscles
paravertébraux sont un support important de la douleur, quelle que soit sa
cause. Beaucoup de douleurs cervicales sont avant tout des douleurs de muscle.
Le muscle est le haut-parleur de la douleur discale. Si le muscle est de plus
soumis ŕ une fatigue excessive, il deviendra encore plus douloureux. Ce
phénomčne est particuličrement net au niveau cervical, car les postures de
travail (en particulier sur écran) requičrent une contraction prolongée des
muscles postérieurs. De plus, ces muscles sont moins puissants chez la femme,
alors que la tęte pčse le męme poids dans les deux sexes. Ils peuvent donc se
fatiguer plus vite. Cette douleur d’origine musculaire peut ętre évaluée par la
palpation des corps musculaires ou de leurs insertions, en comparant les deux
côtés.
 Technique Technique
Les muscles les plus intéressants ŕ étudier sont au nombre de quatre : le
levator scapula (ex angulaire de l’omoplate), le splenius du cou, les trapčzes
et les muscles profonds de la nuque (semispinalis et multifidus, respectivement
ex complexus et transversaire épineux). La meilleure position d’examen est un
patient assis, de dos, sa tęte légčrement penchée en avant.
 Résultat Résultat
Le levator scapula s’insčre sur l’angle supéro-interne
de l’omoplate, oů sa palpation est aisée (fig. 2). Le corps charnu, pas trčs
épais, est moins accessible. Lorsque la douleur spontanée irradie vers
l’omoplate (situation souvent décrite par les patients comme une douleur «d’épaule»),
cette insertion est trčs sensible et sa pression reproduit la douleur spontanée.
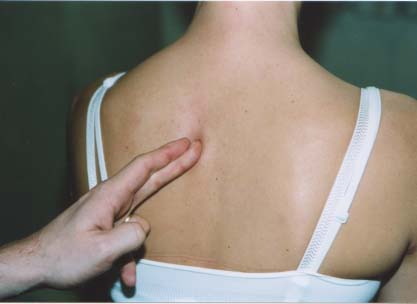
Le splenius du cou s’insčre sur la face latérale de
l’épineuse de T4 et sur les ligaments interépineux adjacents. Cette insertion
est facilement palpable, ŕ condition de diriger la pression obliquement vers
l’arričre et le dedans (donc d’appuyer sur la face latérale de l’épineuse, et
non pas sur l‘articulaire postérieure, fig. 3). Elle est douloureuse lorsque le
patient se plaint d’une irradiation interscapulaire, voire d’une dorsalgie
isolée. Notons que levator scapula et splenius du cou partagent leurs insertions
hautes sur les transverses cervicales et peuvent ętre regardés comme un muscle
unique avec deux chefs inférieurs, l’un médial, l’autre latéral.
Le trapčze est palpable au dessus de l’épaule. Il
est souvent sensible de façon bilatérale en cas de fibromyalgie.
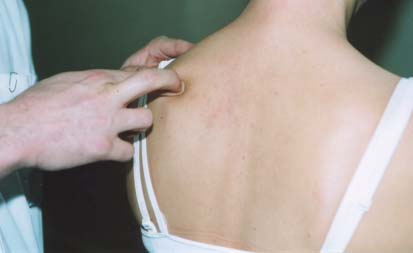
Les muscles profonds sont palpables avec trois
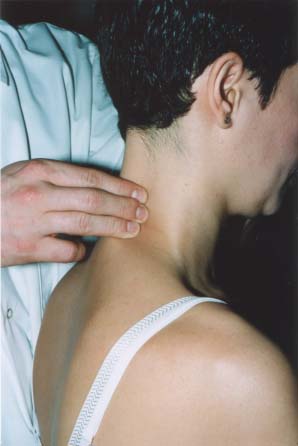
doigts se déplaçant d’avant en arričre (fig. 4). Tout problčme cervical est
susceptible de les rendre sensibles, soit sur toute leur hauteur (ce qui rend
difficile la palpation rachidienne, cf. infra), soit sur quelques centimčtres,
en regard du segment atteint.
 |
 |
|
Figure 2 : palpation de l’insertion
basse du splenius du cou.
|
Figure 3 : palpation de l’insertion
basse du levator scapula.
|
 |
 |
|
Figure 4 a et b : palpation du
semispinalis. La tęte est maintenue par la main gauche de
l’examinateur, appuyée sur le front du patient. La palpation se fait
d’avant vers l’arričre.
|
| |
|
Examen segmentaire cervical
|
| |
 Technique Technique
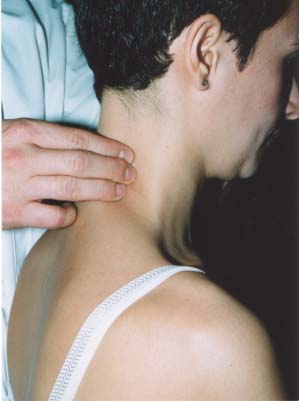
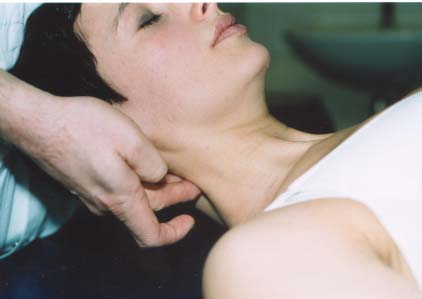
Le troisičme temps de l’examen cervical est la palpation, segment par segment,
d’un côté puis de l’autre, du rachis cervical, selon la technique décrite par R.
Maigne.7 Cette palpation peut ętre menée sur le patient assis, la main gauche de
l’examinateur soutenant le front (fig. 5), ou surtout en position allongée (fig.
6). Les quatre manœuvres de base (pressions sur les articulaires postérieures,
sur l’épineuse, sur le ligament interépineux et pression latérale sur l’épineuse)
ne sont pas valables aux étages cervicaux, les épineuses étant courtes et
profondes, donc non palpables. Seules celles de C2 et de C7 le sont et servent
de repčres anatomiques (fig. 7). On n’utilise donc que la palpation des
articulaires.
Faut-il signaler
que l’on cherche ŕ provoquer une douleur, ou au moins une sensibilité anormale,
ŕ un niveau, et non pas ŕ évaluer la mobilité fine de cet étage ? Cette derničre
démarche caractérise l’ostéopathie traditionnelle et ne repose sur aucune donnée
fiable. L’intensité de la réponse douloureuse est appréciée par rapport au côté
opposé, et, si possible, par rapports aux étages sus et sous jacents. On doit
aussi préciser l’étage concerné, soit de façon approximative (rachis cervical
supérieur, moyen ou inférieur), soit, ce qui peut s’avérer plus délicat, de
façon précise en s’aidant des repčres anatomiques classiques : épineuse de C7
(la premičre palpable en bas), angle de la mâchoire (qui correspond au corps de
C4), épineuse de C2 (la seule palpable en haut).
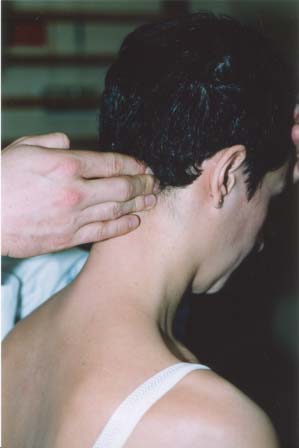
Figure 5 : palpation de la
ligne des articulaires postérieures, ici au rachis cervical supérieur.
 |
|
|
Figure 6 : palpation de la ligne
des articulaires postérieures sur un patient allongé.
|
Figure 7 : les deux repčres osseux
: saillie de l’épineuse de C7 en bas et palpation de l’épineuse de
C2 en haut.
|
 Résultats
de l’examen segmentaire Résultats
de l’examen segmentaire
La pratique en routine de cet examen segmentaire cervical montre que les
résultats en sont variables selon les cas.
Souvent, un étage paraît nettement plus sensible que les autres. Ceci signifie
t'il que cet étage est la source de la douleur ressentie par le patient ? Pour
valider sa technique d’examen, R. Maigne recourrait au bloc anesthésique
péri-articulaire (1cc de lidocaďne injecté au contact osseux). L’injection était
faite selon de simples repčres cliniques. La disparition de la douleur spontanée
et de ses irradiations ŕ distance apportait la preuve de la responsabilité du
segment suspect. Une étude de Jull et al, comparant les données de la palpation
cervicale selon une technique similaire (effectuée par une physiothérapiste
entraînée) ŕ celles de blocs de branche postérieure sous contrôle scopique (soit
avant, soit aprčs l’évaluation clinique), a porté sur 20 patients dont 15
avaient eu un bloc positif et 5 un bloc négatif.(3) La palpation cervicale lui a
permis de diagnostiquer sans faute les 15 patients avec bloc positif et les 5
avec bloc négatif, et de préciser le niveau concerné dans les 15 cas avec bloc
positif. Malgré l’absence d’autres études sur ce thčme (en particulier
d’évaluation de la reproductibilité intra/inter observateur), une certaine
validité peut ętre reconnue ŕ l’examen segmentaire cervical. Autrement dit, la
douleur retrouvée ŕ la palpation d’un segment signifie bien que ce segment est
responsable de la douleur.
De façon un peu
moins fréquente, il arrive que toute la hauteur du cou soit sensible sur toute
sa hauteur, sans que l’on puisse déterminer si un étage est plus concerné qu’un
autre, et ce y compris chez des patients dont la douleur provient bien d’un seul
segment cervical et n’est pas d’origine fibromyalgique ou dépressive par exemple.
Ce phénomčne pourrait ętre lié ŕ une sensibilité exagérée des muscles (ce sont
eux que l’on palpe avant d’atteindre la ligne des articulaires : semispinalis et
multifidus). Il devient alors impossible de préciser l’étage responsable. Seule
la projection de la douleur, s’il y en a une, permet de rapporter la douleur ŕ
la partie inférieure, moyenne ou haute du rachis cervical.
 Valeur étiologique de
l'examen segmentaire Valeur étiologique de
l'examen segmentaire
La question qui se pose est de savoir si la douleur reproduite par la pression
en regard d’une articulaire postérieure correspond spécifiquement ŕ une douleur
provenant de l’articulaire postérieure elle-męme. Notre réponse est non, pour la
raison suivante. Au niveau lombaire, l’examen segmentaire est positif dans la
quasi totalité des lombalgies, alors que les syndromes articulaires postérieurs
ne représentent que 10 ŕ 20% des causes de lombalgie. Dans une population de
lombalgiques tout venants, Revel a montré que la douleur réveillée ŕ la pression
de l’articulaire était présente aussi bien dans les cas répondant au bloc intra-articulaire
postérieur que dans ceux n’y répondant pas et qu'elle n'avait aucune valeur
prédictive. Cette constatation vaut aussi pour le rachis cervical. Étudiant une
population dont la douleur cervicale était d’origine vertébrale (le premier
cercle de la douleur vertébrale) par des discographies et des blocs de branches
postérieurs, Bogduk et Aprill ont trouvé 20% de douleurs discales, 23% de
douleurs articulaires postérieures, 41% de douleurs mixtes et 17% de douleurs
d’origine inconnue.(1) On en déduit que l’examen segmentaire est positif, que la
douleur soit discale ou articulaire postérieure. Cette positivité peut
s’expliquer de différentes façons : la pression sur l’articulaire mobilise
l’ensemble de la vertčbre, la pression intéresse aussi les muscles
para-vertébraux ou le périoste (et l'on sait que les muscles sont trčs souvent
sensibles en cas de cervicalgie). Il est donc impossible de distinguer une
douleur discale d’une douleur articulaire postérieure par la simple palpation.
| |
|
Examen neurologique et vasculaire
|
| |
 Examen
neurologique Examen
neurologique
Un examen neurologique simple vient conclure l’examen cervical. Il s’agit
simplement, en cas d’absence de tout signe d’appel, de vérifier systématiquement
la normalité des réflexes ostéo-tendineux du membre supérieur : réflexe
bicipital (C5 et C6), le plus important, mais aussi tricipital (C7) et stylo-radial
(C6). Un examen plus poussé (sensibilité et motricité) est nécessaire en cas de
signes d’appels.
 Examen vasculaire Examen vasculaire
Un certain nombre de cervico-scapulalgies du sujet jeune sont non pas d’origine
vertébrale, mais liées ŕ un syndrome des scalčnes. Outre les données de
l’interrogatoire, le dépistage repose sur la palpation du pouls radial, qui
diminue et s’abolit lorsque le bras est surélevé, épaule en abduction et
rétropulsion (fig. 8). Ceci constitue la manœuvre d’Adson.
 |
|
Figure 9 : manœuvre d’Adson
|
L’examen clinique
du rachis cervical est donc avant tout orienté par l’interrogatoire, qui demeure
l’élément clé du diagnostic.
Bibliographie
1 Bogduk N, Aprill C. On the nature of neck pain, discography and cervical
zygapophysial joint blocks. Pain. 1993;50:213-7.
2 Cyriax JH, Cyriax PJ. Cyriax illustrated manual of orthopaedic medicine.
Butterwoth & Heinemann, Oxford. 2nd ed, 2000.
3 Jull G, Bogduk N, Marsland A The accuracy of manual diagnosis for cervical
zygapophysial joint pain syndromes. Med J Aust. 1988;148:233-6.
4 Maigne JY. Soulager le mal de dos. Masson ed, Paris 2001.
5 Maigne JY, Mutschler C, Doursounian L. Acute torticollis in a teenager: a case
report with MRI. Spine Jan 2003. A paraître.
6 Maigne R. ŕ propos du mécanisme de la douleur dans les dorsalgies dites des
couturičres. Le point inter-scapulo-vertébral. Rev Rhum 1967;34:636-41.
7 Maigne R. La séméiologie clinique des dérangements intervertébraux mineurs.
Annales de Médecine Physique 1972;15:275-92.
8 Mercer S, Bogduk N. The ligaments and anulus fibrosus of human adult cervical
intervertebral discs. Spine 1999;24:619-28.
9 Tondury G. Le développement de la colonne vertébrale. Revue de Chirurgie
Orthopédique 1953;39;553-68.
10 Tong HC, Haig AJ, Yamakawa K. The Spurling test and cervical radiculopathy.
Spine 2002;27:156-9.
|
